

是什么让一个7岁孩子的母亲辗转反侧?
对于小叶的妈妈来说,是检查单上的那一串数据:
7岁的年龄
500度的近视
大于25mm的眼轴
长度每年接近100度的近视进展
......
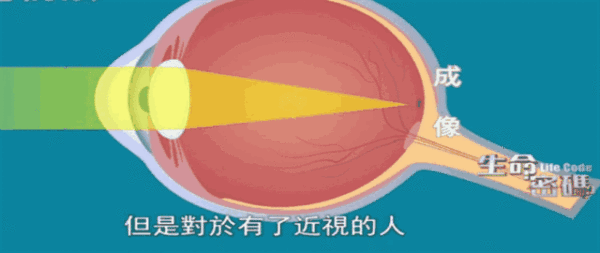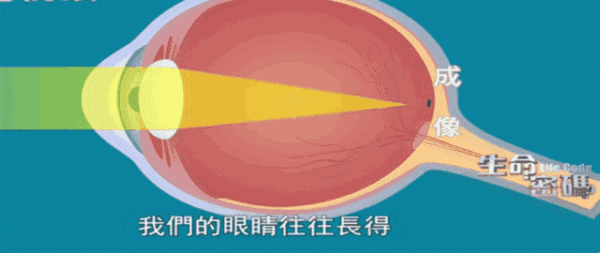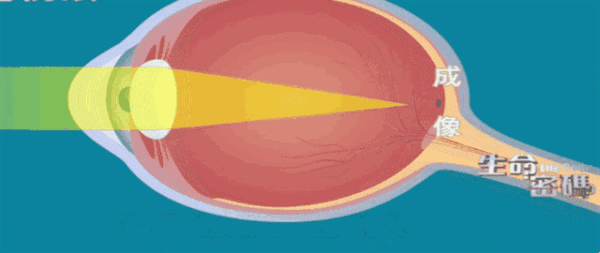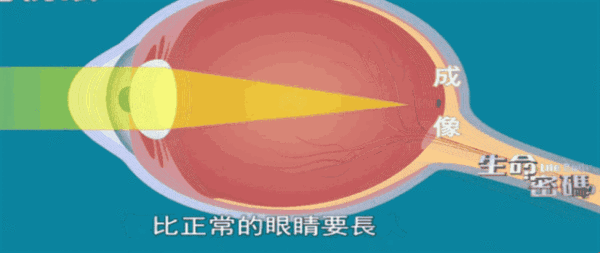
随便拎出一个,都令人发愁。继续发展下去,很可能孩子还在上小学的时候,就要迈入超高度近视的行列。同样是高度近视的小叶妈妈完全不愿意这种情况发生。现实很严峻,该如何破局?
此时,一个解决方案摆在面前:手术,把孩子的眼球“绑紧”。
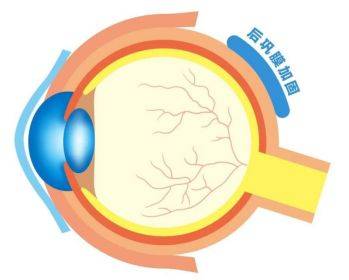
显然,小叶现在的情况已经是病理性近视的表现,如不加干预,很快会进展为病理性高度近视。
单纯性高度近视度数虽高,但成年后可趋于稳定;而病理性高度近视表现为近视终生进展,可出现不可逆的视觉损害和眼底病变。
病理性高度近视,离失明可能仅一步之遥。随着度数逐渐加深,病理性高度近视者的眼轴不断增长,眼球壁各层向后扩张形成葡萄肿,从而导致玻璃体混浊、液化,视网膜、脉络膜萎缩,视网膜裂孔,黄斑变性等一系列病理改变,造成视功能严重损害,甚至失明。
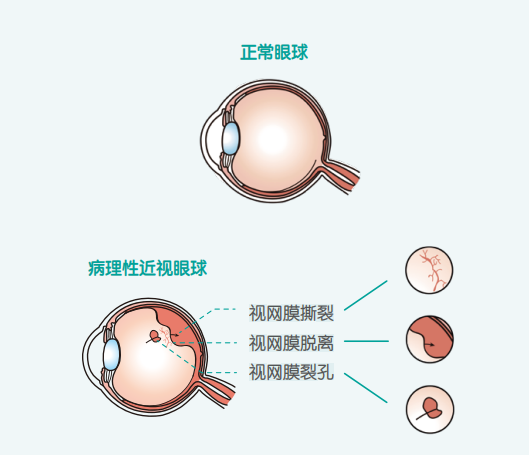
造成这种病理改变的原因正是眼轴增长,所以控制眼轴增长也是控制近视进展的主要方法。
目前,眼科临床对于高度近视的预防与控制有很多举措。对于单纯性近视,常见的方式包括框架眼镜、角膜接触镜(OK镜、离焦软镜等),成年后还可以做角膜屈光手术和眼内屈光手术矫正。

近视的“鸡尾酒疗法”,核心目的是延缓眼轴过快增长。
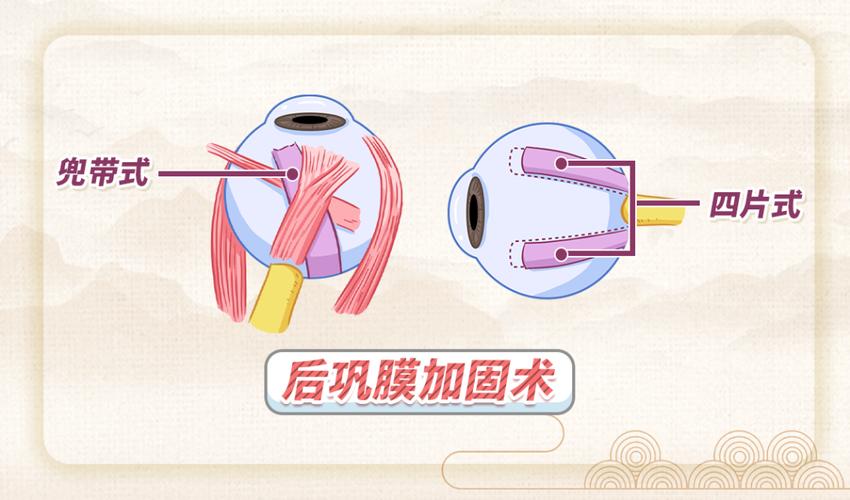
而对于情况比较严重的病理性近视,临床上还可以通过后巩膜加固术控制高度近视增长。
国内外大量研究表明,后巩膜加固术在预防、治疗高度近视病程进展中具有良好的疗效。
高度近视眼轴不断增长,不仅造成眼内组织发生变化,眼球最外层的相对较为结实的巩膜组织(俗称"眼白")也发生着一系列的代谢紊乱而变薄。
之前我们也科普过巩膜镜,后巩膜加固术顾名思义就是机械性地加强巩膜,应用异体的生物材料或人工合成的材料加固眼球后极部巩膜,使眼球壁增厚变结实,阻止后极部的巩膜进行性扩张和眼轴进行性延长,眼轴增长速度慢下来了,近视发展也就没那么剧烈了。

这相当于“扎紧眼球”,给眼球做了一层“金刚罩”,同时还可改善脉络膜、视网膜的血液循环而提高视功能,防止或减少严重并发症的发生。
既然延缓近视进展的效果那么好,为什么我们也很少听到身边有人做过这种手术呢?
首先不是所有的人都需要或者适合做这项手术,它是有手术指征的:
1. 年龄4岁以上;
2. 近视屈光度>400度,近期每年进展≥100度;
3. 眼轴>25mm;
4. 有明确遗传倾向;
5. 眼底有弧形斑等病理性近视表现,尤其是后巩膜葡萄肿;
6. 除外其他眼底病变的,怀疑眼底病变患者,需先进行眼底治疗。
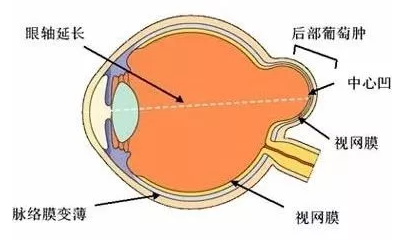
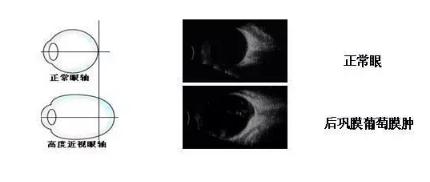
近视度数过高,眼球可能会凸起一个葡萄似的肿块。
像上文提到的小叶这种情况,如医生评估符合手术指征,则可以考虑通过后巩膜加固术让近视增长得慢一些。但它也是有风险和缺点的,这需要家长斟酌权衡。
后巩膜加固术相关并发症较多,这可能是限制其临床应用的主要原因,常见的并发症包括眼睑水肿、球结膜水肿、高眼压、前葡萄膜炎、脉络膜水肿、视神经挫伤、视神经压迫、涡静脉或睫状动脉损伤、球后出血和眼外肌损伤、斜视等,如果是儿童做该项手术,可能出现手术区眼周软组织粘连,未来如果要做眼底手术,粘连会增加二次手术的难度。
后巩膜加固术是预防性手术,不会马上提高视力,而是延缓眼轴增长,得益于在半年至一年以后,以及未来对近视过快增长的抑制作用。
另外,后巩膜加固术是需要在全身麻醉下进行的,对全身健康状况和麻醉要求高。
要想把巩膜植入物精确定位于后极部巩膜,对应黄斑区的位置,也非易事,对医生的手术经验和手术技巧要求极高,目前我国能成熟开展该项手术的医院还比较匮乏。
最后,后巩膜加固术主要是运用生物性材料,如异体巩膜、硬脑膜、自体阔筋膜、肋软骨、去细胞异体真皮、脐带、牛心包生物补片等。理论上还不算是最理想的植入材料,国内外也正在抓紧研究生物相容性和生物稳定性更好的人工巩膜植入物,以减少术后感染和排斥的风险。
作为儿童病理性近视的“救命稻草”,手术宜早不宜迟。
总而言之,儿童高度近视绝大多数是先天的,与遗传因素相关,往往伴有视功能损害,如斜视、弱视,眼底发育不良等,需要家长及时发现并干预,后巩膜加固术作为其中一种解决方案,并非一劳永逸,后续还需进一步做视功能提升,如治疗斜弱视等。期待未来后巩膜加固术更加成熟,给更多病理性近视患者带来福音。